WUND- UND GEWEBEHEILUNG
Beschleunigte Heilung & mehr Therapiesicherheit durch xHyA in der Geweberegeneration
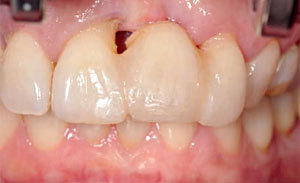
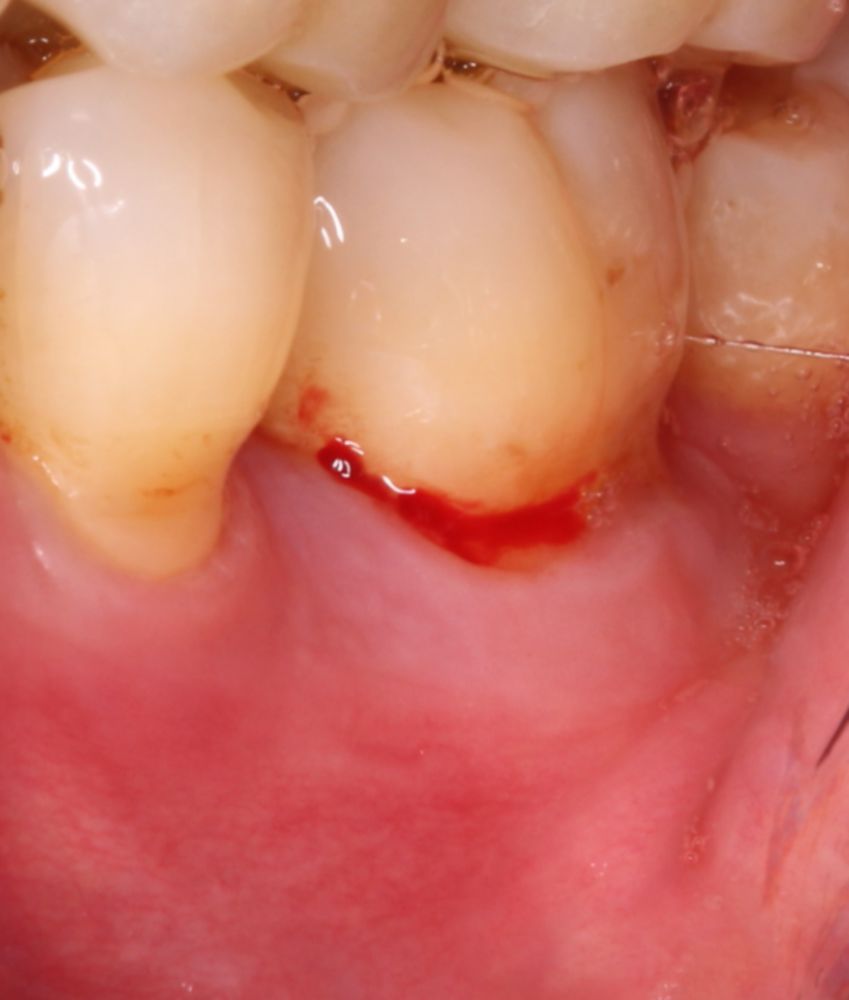
Nach implantologischen und oralchirurgischen Eingriffen müssen in der Regel aufwendig gewonnene autologe Transplantate oder hochwertige Biomaterialien durch Weichgewebe gedeckt werden.
Kritische Parameter für eine erfolgreiche und komplikationslose Heilung post-OP sind u.a. der schnelle Gefäßanschluss des Augmentats und die Gewährleistung eines keimfreien Situs.
Trotz immer verbesserter Lappentechniken stellen Wundheilungsstörungen, z.B. durch eine infektiös bedingte Dehiszenz oder einen unversorgten Gewebeersatz, ein großes Problem dar.1-3
Aus diesem Grund bietet sich zur weiteren Verbesserung der Wundheilung die lokale Anwendung von Biologics an.
BEHANDLUNG
Sichere Wund- und Gewebeheilung mit vernetzter Hyaluronsäure
Mit xHyA steht Ihnen eine Hyaluronsäure (HA) zur Verfügung, die für den Einsatz in der regenerativen Zahnmedizin entwickelt wurde.
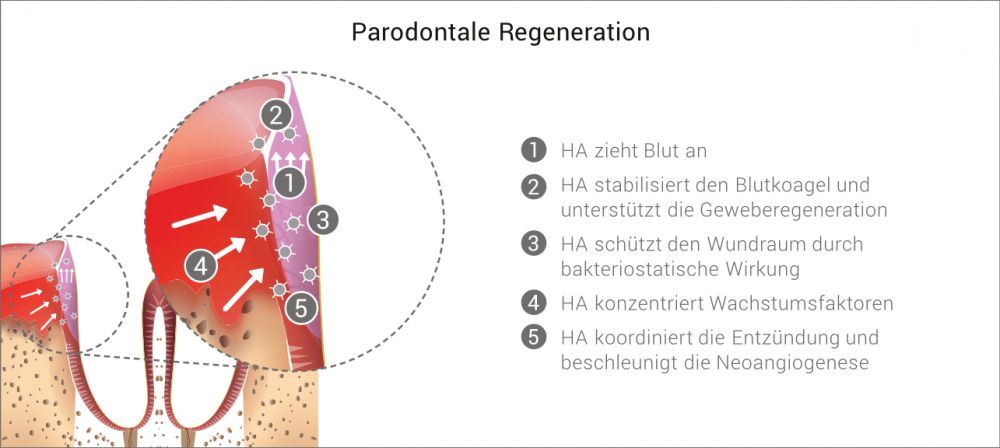
HA weist eine Reihe von physiologischen Wirkungen auf, die zur Unterstützung der Regeneration von parodontalen und oralen Wunden entscheidend sind, sowohl bei geschlossener als auch bei chirurgischer Anwendung.
- Stabilisierung und Schutz des Wundraums4-9
- Unterstützung der Geweberegeneration7,8-18
- Beschleunigte kontrollierte Wundheilung6,7,18-21
VORTEILE
- Beschleunigte kontrollierte Wundheilung
- Stabilisierung und Schutz des Wundraums
- Unterstützung der Geweberegeneration
BESCHLEUNIGTE KONTROLLIERTE WUNDHEILUNG
HA ist am gesamten Prozess der Wundheilung beteiligt und spielt hier eine Vielzahl teils gegensätzlicher Rollen. Sie moduliert die Entzündung und den gesamten Prozess der Wundheilung und behebt Gewebeschäden in Abhängigkeit ihrer Molekülgröße.22-24
Die Anwendung von HA bei Operationswunden oder chronischen Wunden stimuliert die Neoangiogenese nach der Operation.5 Dadurch beschleunigt HA den Heilungsprozess erheblich.5,25
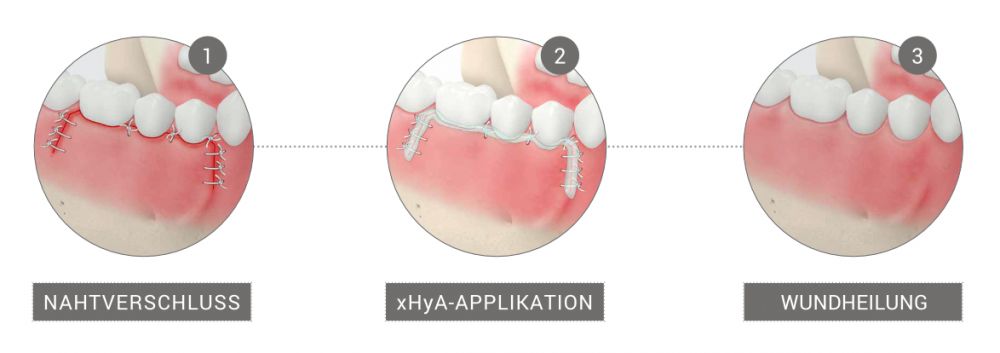
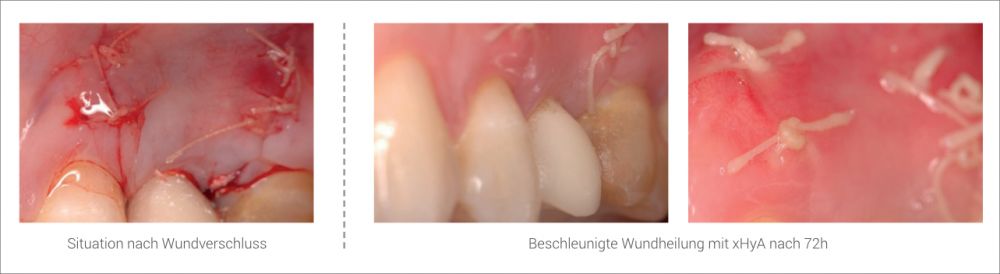
Dies wurde klinisch durch Verkürzung der Zeit zur Epithelneubildung nachgewiesen, z.B. bei Patienten mit Brandverletzungen oder bei der Behandlung von venösen Ulcera.26
Außerdem scheint HA für eine narbenfreie Wundheilung notwendig zu sein. Dies zeigt sich bei der Heilung von fötalen Wunden, welche einen hohen Gehalt an HA im Granulationsgewebe aufweisen. Diese sind dafür bekannt, keine Narben auszubilden.23-24,27
In einem Tierversuch wurde der Einfluss von Hyaluronsäure auf die Heilung von experimentell bei Hamstern hervorgerufenen Wunden untersucht. Die Anwesenheit von HA beschleunigte die frühzeitige Neoangiogenese, und die Heilungsdauer wurde maßgeblich von 16 Tagen auf 8,6 ± 0,4 Tagen reduziert.5
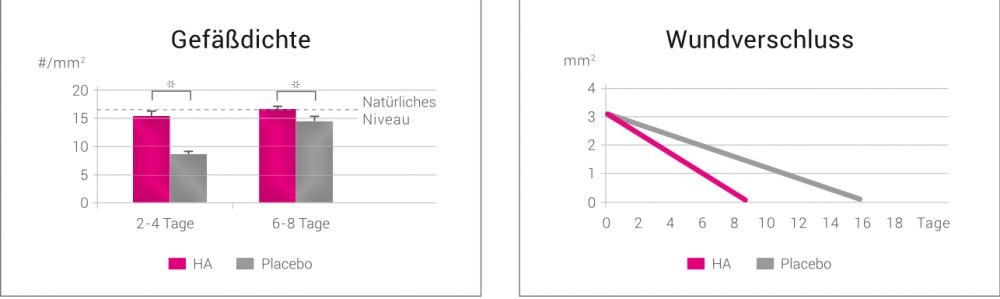
Durch ihre modulierende Wirkung verbessert HA insbesondere die Behandlung chronisch entzündeter Wunden. Mehrere Studien haben gezeigt, dass HA die Wundheilung bei Diabetes-Patienten verbessert.28 In einer Tierstudie an diabetischen Ratten führte die Behandlung einer nativen porcinen Kollagenmembran (SMARTBRANE) mit xHyA zu einer signifikanten Verringerung des Abbauprozesses, vermutlich aufgrund einer HA-induzierten Herabregulierung der Makrophagenaktivität. Diese ist bei Diabetikern stärker ausgeprägt als bei gesunden Patienten und kann zu einer unkontrollierten Resorption führen.29
STABILISIERUNG UND SCHUTZ DES WUNDRAUMS
Die Bildung eines Blutkoagels und dessen Stabilisierung ist essenzieller Schritt für eine kontrollierte und ungestörte Wundheilung.
Wenn Hyaluronsäure in den Defekt appliziert wird, bindet sie Flüssigkeiten (1g HA kann bis zu 6l Wasser aufnehmen),30 interagiert mit Blutbestandteilen (u.a. Fibrinogen) und fördert so die Gerinnung.18 Durch diesen Effekt wird eine verbesserte Stabilisierung des Wundraums bewirkt. Diese Eigenschaft kann insbesondere auch bei der Knochenaugmentation genutzt werden. Bereits beim Wundverschluss und während der frühen Heilungsphase können die Druckkräfte an der augmentierten Stelle zum Kollaps der Membran und zur Verschiebung von Teilen des Augmentats führen.31,32
Durch den positiven Beitrag zur Wundraumstabilisierung und zur beschleunigten Wundheilung wird die volumenkritische frühe postoperative Phase nach Augmentation dank xHyA deutlich verkürzt.
Darüber hinaus besitzt Hyaluronsäure eine ausgeprägte bakteriostatische Wirkung.8,9
Die Anwendung von HA während der chirurgischen Therapie kann die bakterielle Verunreinigung der OP-Wunde verhindern. Dadurch reduziert sich das Risiko einer postoperativen Infektion und eine besser vorhersehbare Regeneration wird gefördert.8
Dies hat auch eine klinische Relevanz. In einem in vivo-Experiment (Beagle-Hunde) wurde der Einfluss von Hyaluronsäure auf die Heilung von chronisch mit dem Parodontalkeim P. Gingivalis infizierten Extraktionsalveolen untersucht.33
Nach 3 Monaten zeigte die HA-Gruppe eine signifikant bessere Knochenqualität als die Kontrollgruppe (Anteil Mineralisiertes Gewebe: 63,3% vs. 47,8%).

KLINISCHE EVIDENZ
Case Report folgt
LITERATUR
- Terheyden H. Implantologie 2011;19(4):359-366.
- Chiapasco M et al. Oral Maxillofac Surg Clin North Am 2011;23:1-15.
- Annen BM et al. Eur J Oral lmplantol 2011;4:87-100.
- Saranraj P and Naidu MA. IJPBA, 2013;4(5):853–859.
- King SR et al. Surgery 1991;109(1):76-84.
- Yildirim S et al. J Periodontol. 2017;15:1-14.
- Pilloni A et al. Clin Oral Investig. 2018. doi: 10.1007/s00784-018-2537-4.Erratum in: Clin Oral Investig. 2018;22(8):2961-2962.
- Pirnazar P et al. J Periodontol 1999;70:370–374.
- Carlson GA et al. Biochem Biophys Res Commun. 2004;321(2):472-478.
- Mueller A et al. Clin Oral Investig. 2017;21(4):1013-1019.
- Asparuhova M et al. J Periodontal Res 2019;54:33–45.
- Sasaki T et al. Bone 1995;16(1):9–15.
- Prince CW et al. BMC Musculoskelet Disord. 2004;5(1):12.
- Nobis B et al. J Dent Res 2020, Vol 99, Spec. Issue A, im Druck.
- Mendes RM e al. Arch Oral Biol 2008;53(12):1155–1162.
- Kim JJ et al. J Periodontol. 2016;87(7):790-795.
- Alcântara CEP et al. Braz Oral Res. 2018;32:e84.
- Kessiena L et al. Wound Rep Reg 2014;22:579-593.
- Longaker T et al. Ann. Surg. 1991;4:292–296.
- Mast BA et al. Matrix 1993;13:441–446.
- Yildirim S et al. J Periodontol. 2017;15:1-14.
- Kessiena L et al. Wound Rep Reg 2014;22:579-593.
- LongakerTetal.‚StudiesinFetalWoundHealing:V.Ann.Surg.1991;April:292-296.
- Mast BA et al. Matrix, 1993;13:441-446.
- Ortonne JP. Ann Dermatol Venereol 2001;Mar(Suppl.):13–16.
- Ruggiero SL et al. J Dent Res 1987;66:1283-1287.
- Salbach J et al. J Mol Med 2012;90:625-635.
- Voigt J et al.Wound Repair Regen. 2012;20:317-331.
- Eliezer M et al. J Periodontal Res. 2019;54(6):644-652.
- Rajan P et al. Universal Research Journal of Dentistry. 2013;3:113.
- Mertens C et al. Clin Implant Dent Relat Res. 2019;21(2):284-291.
- Mir-Mari J et al. Oral Impl. Res. 2016;27:258–265.
- Kim JJ et al. J Periodontol. 2016;87(7):790-795.
DOWNLOAD-BEREICH
| Broschüre xHyA | |
| Fokusinfo Grenzbereich nichtchirurgische Parodontaltherapie |