SMARTGRAFT
Natürliche Knochenregeneration

SMARTGRAFT ist ein natürliches mineralisiertes Knochenaufbaumaterial aus deproteinisierter porciner Spongiosa. Durch die porcine Herkunft weist SMARTGRAFT eine größtmögliche strukturelle Ähnlichkeit zu humanem Gewebe auf.1,2
Gewebe porciner Herkunft besitzen generell eine hohe Biokompatibilität.2 Durch den firmeneigenen Herstellungsprozess werden organische Bestandteile als potentielle immunogene Bestandteile sehr effektiv entfernt und zugleich die ursprüngliche Materialstruktur des natürlichen resorbierbaren Carbonatapatits erhalten.3

VORTEILE
NATÜRLICHE KNOCHENREGENERATION
Kombinierte natürliche Makro-, Mikro- und Nanoporosität der aufgereinigten porcinen Knochenmatrix verbessert die klinische Performance.3
Die Porosität ist generell ein Schlüsselmerkmal für die Performance von Knochenersatzmaterialien: eine hohe offene Porosität im Makrobereich ist wichtig für die Gefäßneubildung, während eine hohe Mikroporosität des Materials die Osteokonduktivität unterstützen kann.1,4,5
Durch den speziellen Aufbereitungsprozess von SMARTGRAFT wird die große kombinierte natürliche Makro-, Mikro- und Nanoporosität von porciner Knochenmatrix erhalten. So erfolgt eine noch schnellere Aufnahme von Flüssigkeiten, bzw. Blut, v.a. im Vergleich zu natürlichem DBBM.1,3
Knochenersatzmaterial aus bovinem Knochenmineral wird lediglich in neu gebildeteten Knochen eingebaut.
Im Gegensatz dazu durchläuft autogener und allogener Knochen darüber hinaus ein Remodeling, sodass Knochenpartikel vollständig zu vitalem Knochen umgebaut werden können.
Porcines Gewebe weist eine größere Ähnlichkeit zu humanem Gewebe auf, als es bei bovinem Gewebe der Fall ist.2 So besitzt boviner Knochen eine deutlich niedrigere Porosität als humaner Knochen (62-70% i.Vgl. zu 76,5%).5-7
Porcine Knochenmatrix dahingegen weist eine größere Gesamtporosität auf als entsprechende Präparate bovinen Ursprungs.
MIKRO-CT ANALYSE
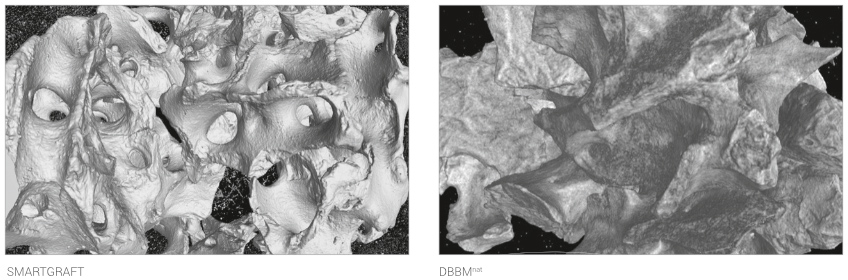
Mikro-CT Aufnahmen von SMARTGRAFT und DBBMnat zeigen den strukturellen Unterschied zwischen porcinem und bovinem Knochen: SMARTGRAFT ist deutlich poröser als DBBMnat.
SMARTGRAFT besitzt eine größtmögliche Porosität gepaart mit der natürlichen Interkonnektivität.3
So ist die Gesamtporosität von SMARTGRAFT Partikeln deutlich höher als bei DBBMnat, sowohl bei der Partikelgröße von 0,25-1 mm (88% i.Vgl. zu 78%) als auch bei der Partikelgröße von 1-2mm (95% i.Vgl. zu 88%).3
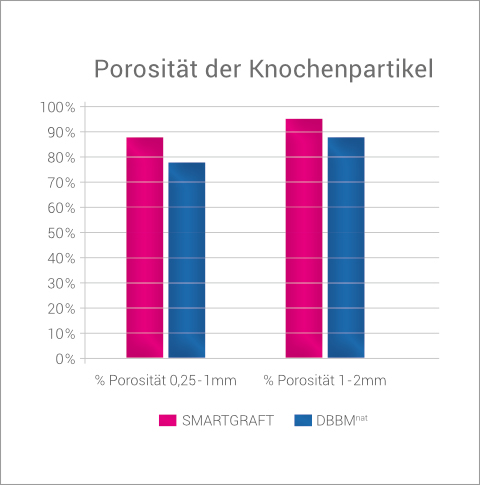
SMARTGRAFT weist eine höhere Porosität auf als natürliches DBBM.
Dies erleichtert nicht nur die Applikation des Materials, sondern führt auch zu einer besseren Inkorporation nach Implantation.
Ein hoher Sinterungsprozess bei hochtemperaturbehandelten bovinen Knochenersatzmaterialien DBBMsin führt zu einer Verkleinerung der Poren. Dadurch geht insbesondere die einzigartige Mikroporosität des nativen Knochens verloren, was eine Verringerung der Osteokonduktivität zur Folge hat.
Eine entscheidende Rolle für die biologische Abbaubarkeit von Hydroxylapatit spielt die Anwesenheit des schneller resorbierenden Carbonats, das Bestandteil der natürlichen Knochenmatrix ist.1,8-11
Durch die Temperaturbehandlung bei der Herstellung von natürlichem Knochenmineral besteht die Gefahr, dass der Carbonatanteil der natürlichen Knochenmatrix entfernt wird und so die Fähigkeit zum Umbau verloren geht.1
Bei der Herstellung von SMARTGRAFT und DBBMnat wird der natürliche Carbonatanteil und somit das Potential zu einem zellulären Umbau erhalten. Im Gegensatz dazu führt die Hochtemperaturbehandlung bei DBBMsin zu einem Verlust des Carbonats.
Dies wird in einer Analyse der Materialstruktur mit IR deutlich. Hier sind bei SMARTGRAFT und DBBMnat die charakteristischen Carbonat-Banden bei 1500nm und 900nm erkennbar. DBBMsin weist lediglich die Phosphat-Banden bei 110Onm und 600nm als Charakteristikum für den Apatit-Anteil auf.3
IR-ANALYSE
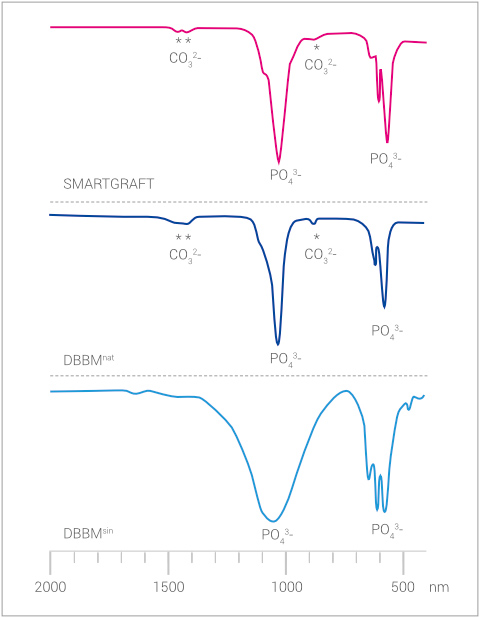
Vorhandene Carbonatstruktur bei SMARTGRAFT und DBBMnat als Zeichen der schonenden Herstellung. Beim hochtemperaturbehandelten DBBMsin ist kein Carbonat mehr vorhanden.
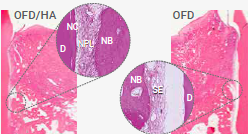
Das große regenerative Potential von SMARTGRAFT konnte in einer tierexperimentellen Untersuchung an Beagle-Hunden gezeigt werden, bei denen Extraktionsalveolen entweder mit DBBMnat oder mit SMARTGRAFT gefüllt wurden.
So war in der SMARTGRAFT Gruppe der Anteil an neu gebildetem Knochen höher als in der DBBMnat-Gruppe, sowohl nach 4 Wochen als auch nach 8 Wochen post-OP.3
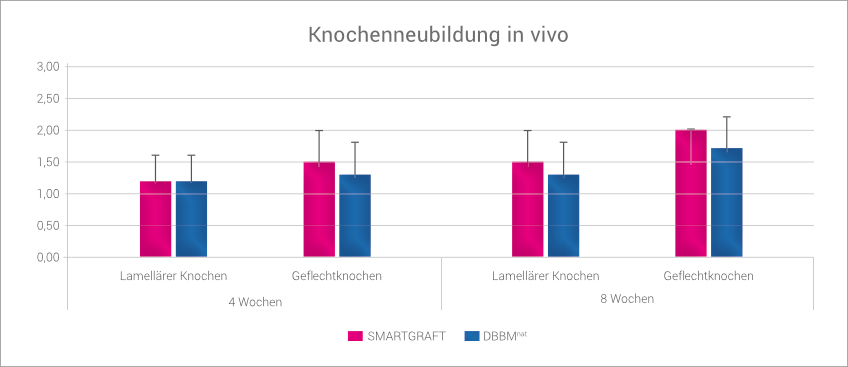
SMARTGRAFT-Gruppe zeigt mehr neu gebildeten Knochen als DBBMnat-Gruppe
OPTIMALER VOLUMENERHALT
Einzigartige natürliche Struktur - Gewährleistung der Defektstabilisation und natürliche Knochenregeneration.3
Durch den patentierten Herstellungsprozess werden organische Bestandteile, wie das im Knochen enthaltene Kollagen, hocheffizient entfernt und das natürliche Knochenmineral (Carbonatapatit) ohne Veränderung der natürlichen Zusammensetzung konserviert. SMARTGRAFT durchläuft während der Herstellung eine Niedrigtemperaturbehandlung vergleichbar wie DBBMnat.
Dadurch nimmt die Kristallinität der Knochenmatrix zu, was in vivo zu einer langsameren Resorption als bei autologem Knochen führt. Dadurch wird eine bessere Volumenstabilität des augmentierten Areals erzielt.12
Der Aufbereitungsprozess ist so gestaltet, dass die natürliche Morphologie, insbesondere die komplexe ultraraue Oberflächenstruktur von natürlichem porcinem Knochen, erhalten bleibt. Dadurch besitzt SMARTGRAFT eine höhere spezifische Oberfläche als in der Klinik etablierte bovine Knochenersatzmaterialien.
Die spezifische Oberfläche von hochtemperaturbehandelter boviner Knochenmatrix ist im Gegensatz zu SMARTGRAFT sogar um ein Vielfaches kleiner.3
Dieser signifikante Unterschied der Oberflächenmorphologie kann durch hochauflösende elektronenmikroskopische Aufnahmen der Materialien sichtbar gemacht werden.1,3
Während SMARTGRAFT und natürliche bovine Knochenmatrix eine bis in den Nanobereich hochporöse Struktur aufweisen, zeigt hochtemperaturbehandeltes DBBM aufgrund der Sinterung eine deutlich veränderte Oberflächenstruktur mit weniger Poren und hohen Korngrößen.
Gerade im für die Zelladhäsion relevanten Mikro- und Nano-Bereich13 ist eine deutliche „Verglättung" der Oberfläche zu erkennen.
REM-ANALYSE
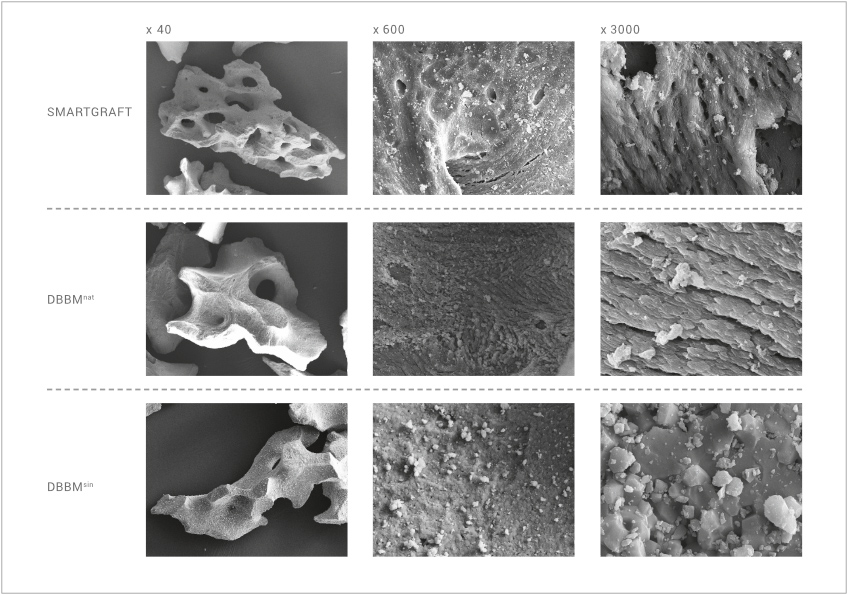
SMARTGRAFT besitzt eine höhere spezifische Oberfläche als in der Klinik etablierte bovine Knochenersatzmaterialien.
SICHER & BIOKOMPATIBEL
Optimiertes Sicherheits- und Biokompatibilitätsprofil durch die Kombination der porcinen Herkunft und des hocheffizienten Aufbereitungsprozesses.3
Die Kombination aus porciner Herkunft und dem hohen Reinheitsgrad ermöglicht ein vorhersagbares Knochenwachstum ohne das Risiko einer imunogenen Reaktion.
SMARTGRAFT ist ein deproteinisiertes natürliches Knochenmineral und weist, wie auch Präparate bovinen Ursprungs, ein langsames Resorptionsprofil auf. Aus diesem Grund wird im Vergleich zu autogenem bzw. allogenem Knochen eine verbesserte Volumenstabilität des augmentierten Areals erzielt.
Hinsichtlich physikalischer und chemischer Zusammensetzung besitzt SMARTGRAFT aufgrund seines porcinen Ursprungs größtmögliche Ähnlichkeit zu humanem Knochen.1,2
Dadurch ergeben sich optimale Voraussetzungen für eine verbesserte Biokompatibilität und Regenerationsfähigkeit, vor allem gegenüber bovinem Gewebe.
Aus diesem Grund wird SMARTGRAFT nach Augmentation zu einem stärkeren Maße in neuen Knochen umgebaut als es bei DBBM der Fall ist. Somit verbleiben bei SMARTGRAFT deutlich weniger Rest-/Fremdpartikel im neu gebildeten Knochen als bei DBBM.
VERGLEICH RESORPTIONSPROFIL
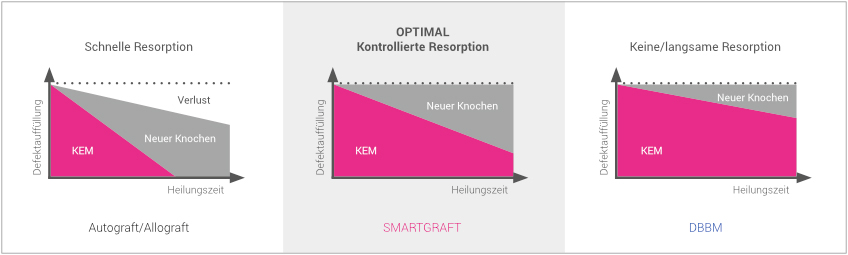
SMARTGRAFT weist ein kontrolliertes Resorptionsprofil auf.
Zudem entfällt aufgrund des porcinen Ursprungs die Aufklärungspflicht gegenüber Patienten zur potentiellen Gefahr einer Übertragung von BSE- (Bovine Spongiforme Enzephalopathie) bzw. Creutzfeld-Jacob-Erregern.14
Durch das sehr effiziente und patentierte Herstellungsverfahren wird SMARTGRAFT zudem gründlich von organischen Bestandteilen gereinigt, die potentielles Infektionsrisiko und immunogenes Potential aufweisen könnten.4
In einer tierexperimentellen Untersuchung wurden Femurkondylendefekte in Hasen mit SMARTGRAFT oder DBBMnat gefüllt und neben der Knochenneubildung auch die Biokompatibilität im Sinne von Fremdkörperreaktionen untersucht. 4 Wochen post-OP zeigten beide Präparate eine hohe Biokompatibilität. Es waren in beiden Gruppen histologisch sowohl keine Entzündungszeichen als auch nur ein sehr geringer Anteil an Fremdkörperriesenzellen auffindbar.3
BIOKOMPATIBILITÄT IN-VIVO
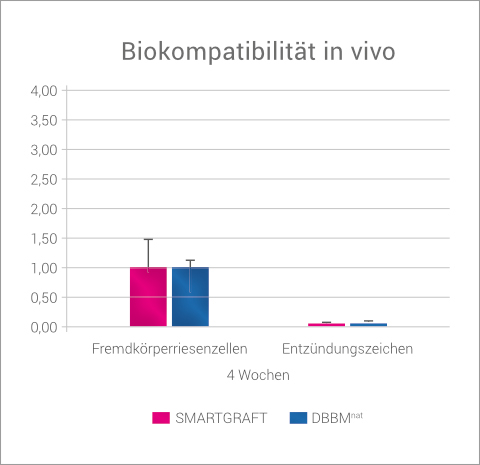
SMARTGRAFT zeigt vergleichbare Biokompatibilität in-vivo wie DBBMnat.
PRODUKTE
SMARTGRAFT
| Artikelnummer | Granulat | Menge | ||
| 0114.101 | 250–1000µm | 0,5cc | ||
| 0114.102 | 1,0cc | |||
| 0114.103 | 2,0cc | |||
| 0114.105 | 4,0cc | |||
| 0114.112 | 1000–2000µm | 1,0cc | ||
| 0114.113 | 2,0cc |
INDIKATIONEN

SMARTGRAFT kann u.a. bei folgenden Indikationen verwendet werden:
| Augmentation oder Rekonstruktion des Alveolarkamms |  |
|
| Auffüllung von knöchernen Defekten in Kombination mit Produkten für die Guided Bone Regeneration (GBR) |  |
|
| Sinusbodenelevation |  |
|
| Auffüllung von Extraktionsalveolen zum besseren Erhalt des Alveolarkamms |  |
|
| Auffüllung von Defekten nach Wurzelspitzenresektion, Apicoektomie und Zystektomie |  |
|
| Auffüllung von intraossären parodontalen Defekten |  |
|
| Auffüllung von parodontalen Defekten in Kombination mit Produkten für die Guided Tissue Regeneration (GTR) und Guided Bone Regeneration (GBR) |  |
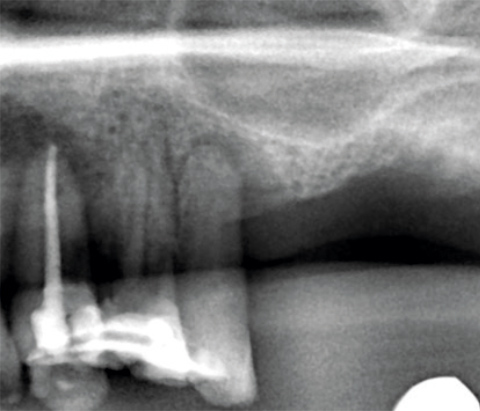
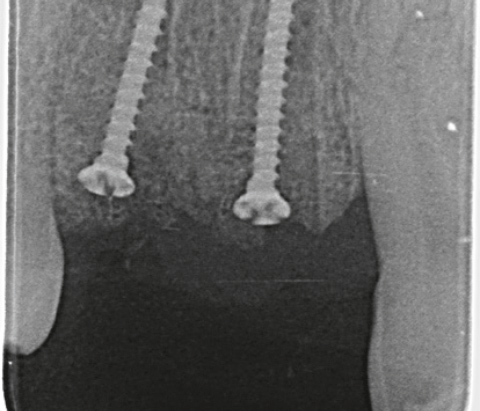
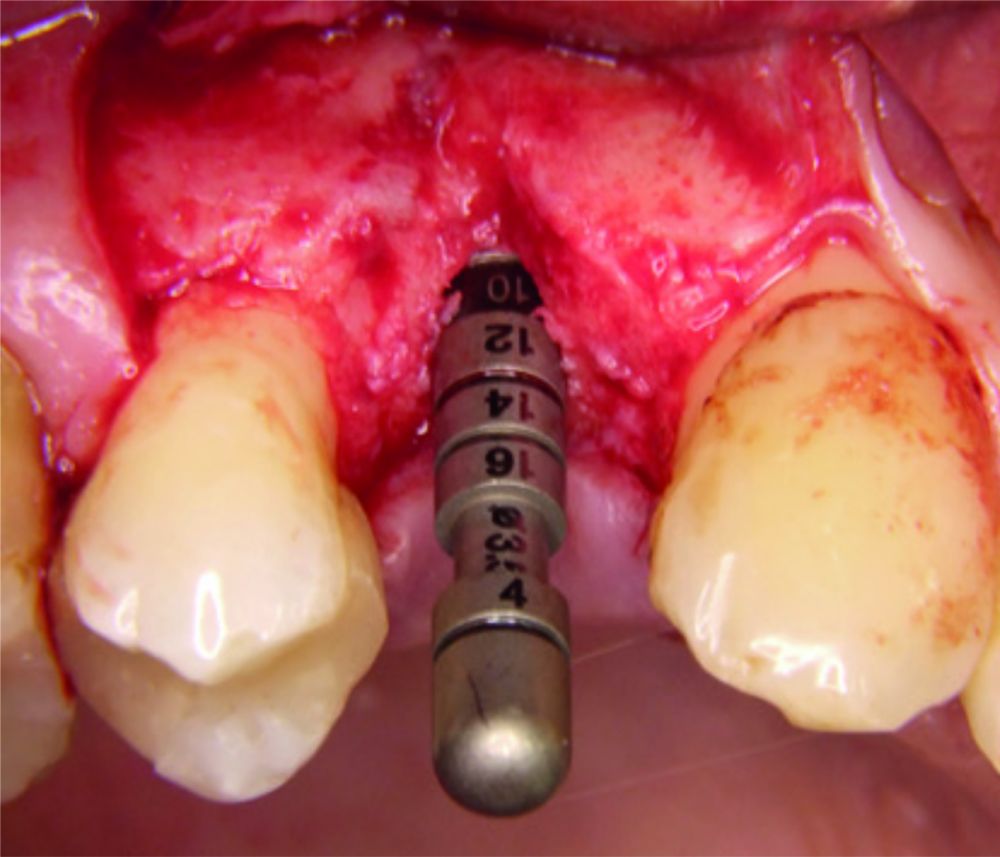
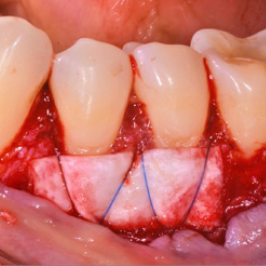
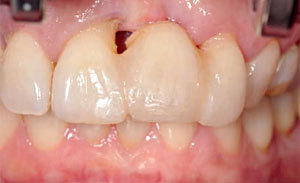
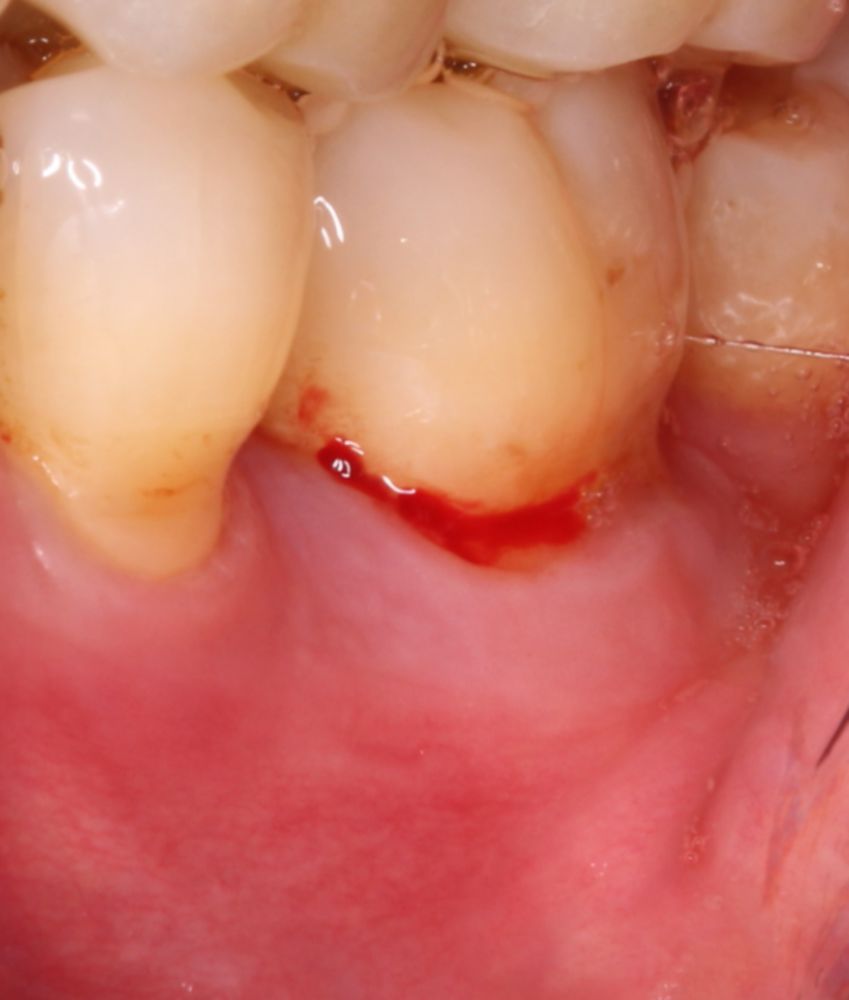
KLINISCHE EVIDENZ
Komplexe laterale und
vertikale Rekonstruktion in
der ästhetischen Zone
Dr. Frederic Kauffmann
Deutschland
TECHNOLOGIE
Deproteinisiertes Knochenmineral wird aus Spongiosaknochen tierischen Ursprungs hergestellt
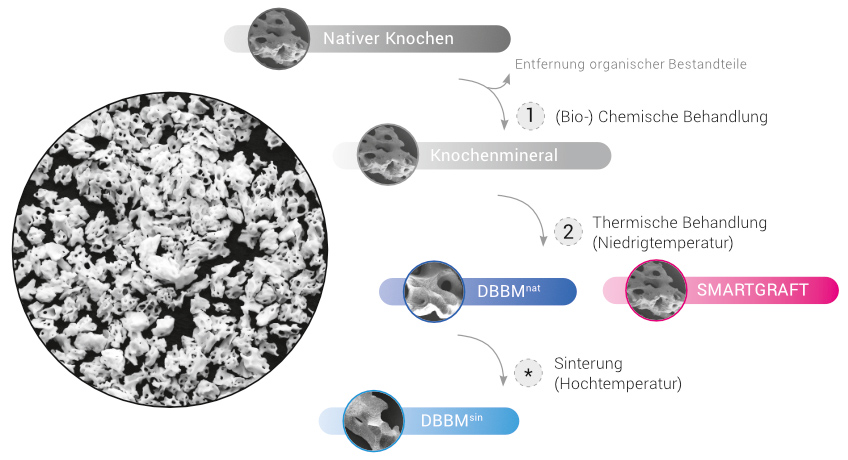
1. (Bio)Chemische Behandlung
Im ersten Schritt erfolgt eine (bio-) chemische Behandlung. Hierdurch wird der native Knochen von organischen Bestandteilen befreit. Somit werden potenziell immunogene Bestandteile wie Proteine, Zell- und DNA-Reste aus der Knochenmatrix entfernt.11 Zudem werden vorhandene Pathogene des Ausgangsgewebes, wie z.B. Viren und Bakterien, entfernt und inaktiviert. Das so gewonnene „rohe“ Knochenmineral besteht im Wesentlichen aus biologischem Carbonatapatit. In Abhängigkeit vom tierischen Ursprung weist das Knochenmineral in diesem Zustand eine dem humanen Knochen ähnelnde Oberflächenmorphologie, sowie ein vergleichbares Porensystem mit optimaler Porengröße auf.
2. Thermische Behandlung (Niedrigtemperatur)
Anschließend wird das Knochenmineral thermisch behandelt. Dies bewirkt, dass die Mineralstruktur zunehmend kristalliner wird und so eine höhere biomechanische Stabilität erhält. In Abhängigkeit von der Temperatur ändern sich die morphologischen Eigenschaften des Knochenminerals.13
Bei Niedrigtemperaturbehandlung behält das Knochenmineral sowohl die natürliche Zusammensetzung des Carbonatapatits, als auch die natürliche Morphologie (Oberflächenstruktur und Porosität) und somit die große strukturelle Ähnlichkeit zum natürlichen Knochen. SMARTGRAFT wird, wie der bisherige Standard der bovinen KEM, mit Temperaturen unter dem Sinterpunkt behandelt.
*. Sinterung (Hochtemperatur)
Bei der Anwendung von höheren Temperaturen, wie es bei zahlreichen angebotenen KEM der Fall ist, wird das Knochenmineral zwar zunehmend stabiler, allerdings erfolgt eine „Sinterung“ der Mineralkristalle. Dies führt zu einer signifikanten Änderung der Morphologie, einer Glättung der Oberfläche, sowie dem Verlust von Mikro- und Nanoporosität.1,13 Zudem wird das Carbonat aus der Knochenmatrix entfernt.1
Neben der Herstellungsmethodik hat auch die Herkunft des Gewebes einen großen Einfluss auf die Materialeigenschaften. Aufgrund seines porcinen Ursprungs besitzt SMARTGRAFT eine größere Ähnlichkeit zu humanem Knochen als vergleichbare Präparate bovinen Ursprungs.1,2 Dies bringt optimale Voraussetzungen für verbesserte Biokompatibilität und Regenerationsfähigkeit mit sich.
LITERATUR
- Kolk A et al. J CMF Surg 2012;40:705-718.
- Kao ST et al. Oral Maxillofac Surg Clin North Am 2007;19: 513-521.
- Kübler NR. Mund Kiefer Gesichtschir 1997;1:2-25.
- Schenk RK. In: Huggler AH, Kuner EH (Hrsg): Aktueller Stand beim Knochenersatz, Hefte zur Unfallheilkunde 216. Berlin Heidelberg New York, 1991:23-35.
- Chang BS, Lee CK, Hong KS, Youn HJ, Ryu HS, Chung SS, Park KW. Biomaterials. 2000;21:1291-1298.
- Flautre B et al. J. Mater. Sci. Mater. Med. 2001;12:679-682.
- Dorozhkin SV. BIO 2011;1:1-51.
- Burchardt H. Orthop Clin North Am 1987;18:187-196.
- Buckwalter JA et al. Instr Course Lect 1996;45:371-386.
- Katthagen BD. In: Pesch H J, Stöss H,Kummer B (Hrsg): Osteologie Aktuell VII, Springer, Berlin Heidelberg New York, 1993:151-153.
- Kim YJ et al. Int J Dent. 2020 Feb 19;2020:2494128.
- Fretwurst T et al. Oral Surg Oral Med Oral Pathol Oral Radiol 2014;118:424-431.
- Figueiredo M et al. Ceramics International 2010;36:2383–2393.
- Thorwarth M et al. British Journal of Oral and Maxillofacial Surgery. 2007;45:41–47.
- Maiorana C et al. Int J Periodontics Restorative Dent. 2005;25:19–25.
- Aghaloo TL et al. Int J Oral Maxillofac Implants. 2007;22 Suppl:49-70.
- Sanz-Sánchez I et al. 2015;doi:10.1177/0022034515594780.
- Jung RE et al. Clin Oral Implants Res. 2013;24(10):1065-1073.
- Pearce A et al. European Cells and Materials 2007;13:1-10.
- Data on file, Shu-Thung Li et al. Science, Technology, Innovation, Aug. 2014: 1–13.
- Lee JH et al. J Periodontal Implant Sci. 2017;47(6):388-401.
- Tadic T et al. Biomaterials 2004;25:987–994.
- Vanis S et al. Mat.-wiss. U. Werkstofftech. 2006;37(6):469-473.
- Kim Y et al.. Clin Implant Dent Relat Res 2013;15(5):645-653.
DOWNLOAD-BEREICH
| Broschüre SMARTGRAFT |